Żylaki kończyn dolnych to choroba charakteryzująca się upośledzeniem funkcjonowania żył w nogach. Może przebiegać bez widocznych objawów lub mieć wyraźny układ żylny – wszystko zależy od rodzaju i stadium. Integralną częścią tej choroby jest uszkodzenie zastawek żylnych, bez czego żyła przestaje prawidłowo funkcjonować. Prowadzi to do pojawienia się rozszerzonych żył i słabego krążenia w nodze.
Przyczyny żylaków
Krew żylna przemieszcza się w górę, od palców u nóg do tułowia; jeśli proces zostanie zakłócony, pozostaje w nogach. Serce nie jest w stanie wytworzyć wystarczającej siły ssącej, aby unieść krew do góry. Istnieje wiele mechanizmów, z których głównym jest pompa mięśniowa (pompa mięśniowo-żylna). Zastawki wyznaczają kierunek przepływu krwi – powodując jej przemieszczanie się od dołu do góry. Jeśli pod wpływem siły ciężkości krew spróbuje wrócić, zastawki zamkną się i nie przepuszczą jej.
Podczas skurczu mięśni nóg, np. podczas chodzenia, krew znajdująca się w żyle zostaje „wyciśnięta” i skierowana w stronę ciała. Podczas rozluźnienia mięśni żyła wypełnia się krwią, która jest „zasysana” od dołu. Nieprawidłowość mechanizmu prowadzi do żylaków kończyn dolnych.
Istnieje kilka czynników, które powodują początek choroby. Dzielą się na 2 duże grupy:
- Dziedziczny. Jedno z rodziców lub bliskich krewnych cierpi na tę patologię. Jest to przyczyną żylaków u 90% pacjentów.
- Nabyty. Występuje z powodu niekorzystnego wpływu czynników prowokujących.
Głównym winowajcą jest genetyka. I są już na niego nałożone dodatkowe okoliczności:
- zawód polegający na długotrwałej pozycji stojącej lub siedzącej (sprzedawcy, pracownicy biurowi, kierowcy, chirurdzy);
- ciąża jako „rewolucja hormonalna” w organizmie kobiety (żyły rozciągają się i stają się zauważalne, po porodzie nie zawsze są przywracane, a z każdą nową ciążą sytuacja się pogarsza);
- choroby narządów miednicy utrudniają odpływ i zwiększają ciśnienie w żyłach;
- przyjmowanie leków hormonalnych (uelastyczniają ściany naczyń krwionośnych);
- nadmierna pasja do zabiegów rozgrzewających (wizyta w łaźni, saunie);
- zwiększone ciśnienie w jamie brzusznej (z przewlekłym kaszlem lub zaparciami);
- ciężka praca fizyczna, przenoszenie ciężkich ładunków (ładowarki, dokerzy, budowniczowie);
- nadmierna masa ciała (większa objętość krwi oznacza większe obciążenie naczyń);
- urazy wpływające na żyły i upośledzające krążenie krwi;
- czynniki biologiczne - starość, wysoki wzrost;
- złe nawyki (alkohol, papierosy)
- brak aktywności fizycznej;
- noszenie odzieży uciskowej.
Żyły odpoczywają, gdy człowiek leży, a krew praktycznie przepływa przez nie w kierunku od nóg do serca. Lubią pracować, gdy mięśnie aktywnie pomagają im podczas chodzenia. Żyły doświadczają ogromnego stresu, gdy osoba stoi lub siedzi. To, czy wytrzymają to obciążenie, czy nie, zależy od dziedziczności i obecności innych czynników prowokujących.
Skoro już poznaliśmy przyczyny, przejdźmy do objawów żylaków.
Jak objawiają się żylaki?
Objawy żylaków u kobiet i mężczyzn są na ogół podobne, choć występują między nimi niewielkie różnice
Najbardziej oczywistym objawem jest obecność rozszerzone żyły kończyn dolnych różne rozmiary:
- Do 1 mm – teleangiektazje lub pajączki;
- od 1 do 3 mm – siatkowe (kręte);
- od 3 mm – żylaki.
Niedostateczna praca pompy mięśniowo-żylnej objawia się obrzękiem nóg. Zaczyna się w dolnej jednej trzeciej części nogi i unosi się do poziomu stawu kolanowego.
Jeśli nogi pozostają przez długi czas w pozycji pionowej bez ruchu, krew zatrzymuje się, a jej płynna część „poci się” przez ścianę naczynia do otaczających tkanek. Formy obrzęków. Podczas leżenia kończyny nie puchną, ponieważ krążenie zachodzi naturalnie i łatwo.
Jak rozpoznać, czy występuje obrzęk? Spójrz na położenie gumki w skarpetce. Po usunięciu pozostaje ślad, co oznacza, że płyn jest słabo usuwany i gromadzi się w tkankach.
Objawy obrzęku z żylakami:
- wystąpić w połowie dnia;
- pogarsza się wieczorem z powodu długotrwałego stania lub siedzenia;
- przejść przez noc, gdy osoba śpi;
- nie ruszaj się na stopę.
Obrzękowi żylnemu nóg zwykle towarzyszy uczucie ciężkości, co może być odczuwane jako „napięcie” lub „buczenie” w mięśniach łydek lub całej dolnej części nogi.
Często może być uciążliwe nocne skurcze kończyn dolnych. Powodem tego jest zatrzymywanie krwi żylnej, co zakłóca procesy metaboliczne zachodzące w mięśniach. Powoduje to silny skurcz mięśni łydek, zwykle wywoływany przez rozciąganie podczas snu. Noga wydaje się być mocno skurczona, dlatego osoba się budzi.
Sucha skóra na nogach jest konsekwencją zaburzeń odżywiania tkanek. Toksyny, które nie są usuwane przez krwioobieg, zakłócają normalne funkcjonowanie komórek. Naskórek staje się mniej elastyczny i traci wilgoć, co prowadzi do łuszczenia się.
Długotrwała niewydolność żylna zwiększa przepuszczalność naczyń. Płynna część i uformowane elementy krwi „potują się” przez ścianę do otaczających tkanek, gdzie ulegają zniszczeniu. Pigmenty krwi rozprzestrzeniają się pod skórą - tak to wygląda na zewnątrz przebarwienia, ciemnienie naskórka z powstawaniem brązowych plam.
Procesowi często towarzyszy zagęszczenie tkanki (stwardnienie), które pojawia się na skutek pogorszenia ukrwienia i niedostatecznego odżywiania przez długi czas. Jednocześnie odbudowuje się strukturę skóry i tkanki podskórnej, stają się one bardziej włóknami łącznymi i mniej elastycznymi. Najczęściej zjawisko to obserwuje się na dolnej jednej trzeciej podudzia po wewnętrznej stronie.
Jeśli choroba nie będzie leczona, będzie się pogłębiać. W późniejszych stadiach pojawiają się owrzodzenia troficzne. Długotrwała, niegojąca się rana znajduje się na wewnętrznej powierzchni dolnej jednej trzeciej nogi. Może mieć wielkość monety pięciokopiówkowej lub otaczać całą goleń.
Powikłania żylaków
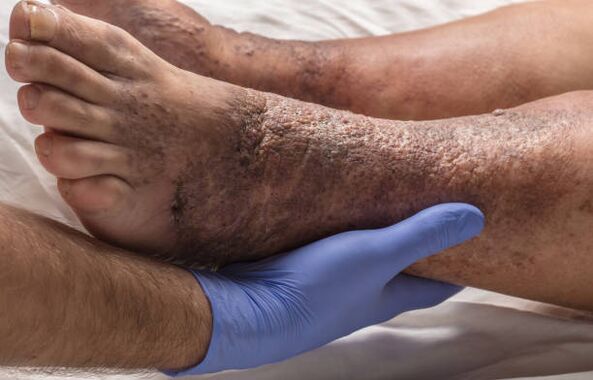
Zapalenie żył odpiszczelowych, tworzenie się skrzepów krwi i ich oddzielanie, niedrożność tętnic płucnych, zmiany skórne, owrzodzenia troficzne - to wszystko są powikłania żylaków, konsekwencje długotrwałej patologii.
Zakrzepowe zapalenie żył - zapalenie żył odpiszczelowych. W naczyniach powierzchownych tworzy się skrzep krwi, któremu towarzyszy reakcja zapalna. Niebezpieczny stan, który grozi rozprzestrzenieniem się do głębszych żył. Część skrzepu może się oderwać i przedostać się przez serce do płuc, blokując tętnicę płucną. Stan ten nazywany jest zatorowością płucną (PE).
Zakrzepowe zapalenie żył leczy się zwykle ambulatoryjnie, ale metody leczenia zależą od stanu pacjenta i wielu powiązanych czynników i są przepisywane przez lekarza.
Zakrzepica żył – powstawanie zakrzepów krwi w żyłach głębokich. Powikłanie prowadzi do ciągłego obrzęku i bólu, obarczonego oddzieleniem części skrzepu krwi i rozwojem zatorowości płucnej. Leczenie zakrzepicy żył odbywa się w szpitalu z hospitalizacją.
PE (zatorowość płucna) – stan, w którym skrzep krwi odrywa się i przedostaje się do tętnicy płucnej. W przypadku choroby zakrzepowo-zatorowej istnieje ryzyko nagłej śmierci, gdy zakrzep krwi zatyka tętnicę, powodując uduszenie, ból w klatce piersiowej i zawał płuc.
Zablokowanie małych gałęzi tętnicy płucnej może przebiegać bezobjawowo, ale może mieć poważne konsekwencje. Masywną zatorowość płucną leczy się wyłącznie na oddziale intensywnej terapii.
Przewlekła niewydolność żylna (CVI) - w wyniku opóźnienia przepływu krwi żylnej w nogach z powodu „awarii” mechanizmu zastawki.
Opiszę to schematycznie tak: organizm ludzki składa się z komórek, które trzeba nakarmić. W tym celu świeża, bogata w tlen i składniki odżywcze krew tętnicza dociera do wszystkich komórek i tkanek. Po tym, jak komórki „zjedzą”, tworzą „odpady”, które są wyrzucane do żył. Krew żylna jest oczyszczana, nasycana tlenem i przekształcana w krew tętniczą. Koło się zamyka.
Co się dzieje w przypadku problemów z krążeniem? Wypływ jest opóźniony, a odpady nie są usuwane. Tkanki zaczynają cierpieć i zmieniają się z normalnych w złe (chore). Wszystkie procesy się zmieniają. Ze ścian naczyń krwionośnych wycieka płyn, tworząc obrzęk. Pojawia się ból. Z biegiem czasu zmienia się przestrzeń międzykomórkowa, tkanka podskórna staje się szorstsza i „obkurcza się”, skóra ciemnieje i pogrubia, pojawiają się długo utrzymujące się, nie gojące się owrzodzenia.
Hiperpigmentacja i lipodermatoskleroza – konsekwencje przewlekłego VN. Nie są to stany zagrażające życiu, ale pogarszają jakość życia. Uczucie napięcia skóry i jej nieestetyczny wygląd powoduje dyskomfort. Po leczeniu żylaków liczba powikłań zmniejsza się.
Wyprysk żylakowaty – zapalenie skóry podudzi z zaczerwienieniem i swędzeniem, miejscami płaczącymi i łuszczeniem się. Zewnętrznie przypomina zwykły wyprysk, tyle że jest leczony inaczej: bez wyeliminowania choroby podstawowej (niewydolność żylna) wszelkie maści będą nieskuteczne.
Wrzód troficzny – otwarta rana, która nie goi się dłużej niż 2 miesiące. Występuje z powodu nieprawidłowego odżywiania tkanek. Słaby przepływ krwi i zastój ograniczają dopływ składników odżywczych do komórek, co uniemożliwia im normalne namnażanie się i wypełnianie ubytków skóry nowymi strukturami. Nie ma sensu leczyć wrzodów samymi maściami; potrzebne jest zintegrowane podejście z wykorzystaniem kilku metod w celu wyeliminowania CVI.
Krwawienie z żylaków może wystąpić nawet przy niewielkich urazach w okolicy goleni i często jest poważny, ponieważ w rozszerzonych naczyniach ciśnienie krwi jest wyższe niż normalnie. Zatrzymanie krwawienia jest proste: nałóż na ranę sterylną szmatkę i mocno ją zabandażuj. Nie używaj opaski uciskowej; jeśli kończyna jest drętwa lub mrowiąca, poluzuj bandaż. Dodatkowo unieś nogę wyżej.
Diagnostyka
Postawienie diagnozy rozpoczyna się od konsultacji. Lekarz sprawdza, czy rzeczywiście problemem są żylaki i tyle. W mojej praktyce zdarzały się przypadki z objawami żylaków, ale nie miały one z tym nic wspólnego. Obrzęk jest spowodowany niewydolnością serca, obrzękiem limfatycznym i alergiami.
Obraz kliniczny może nie wskazywać na żylaki, ale na inną chorobę. Ból mięśni łydek jest związany z miażdżycą tętnic, osteochondrozą i płaskostopiem. Przyczynami owrzodzeń troficznych są nadciśnienie, infekcja skóry, udar i uszkodzenie nerwów obwodowych.
Flebolog przeprowadzi diagnostykę różnicową i postawi dokładną diagnozę, dowie się, co jest przyczyną twoich objawów. Niezawodną metodą diagnostyczną jest badanie duplex. Pomaga wyjaśnić stan naczyń krwionośnych i opracować indywidualną taktykę postępowania z pacjentem.
Tomografia komputerowa, flebografia MRI i flebografia są obecnie rzadko stosowane.
Jak leczyć?
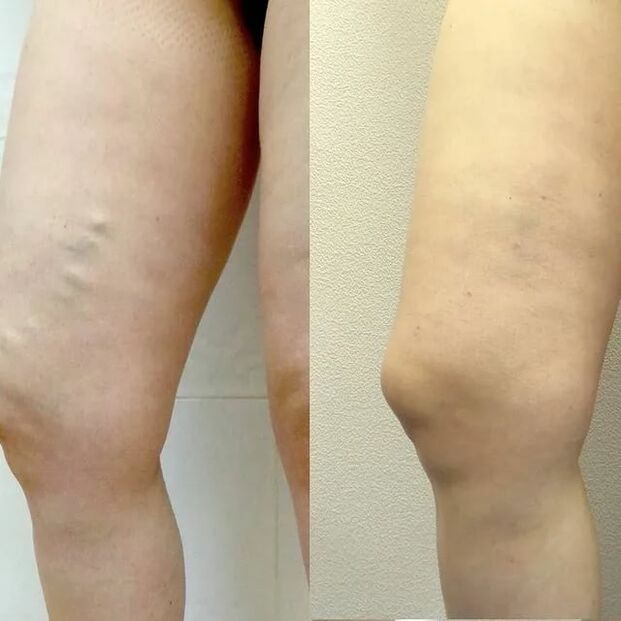
Leczenie powinno być zawsze kompleksowe. Lekarz ma do dyspozycji trzy kierunki:
Pierwszy - kompresyjna elastyczna dzianina. Dotyczy to podkolanówek, pończoch i rajstop. Wszystkie mają inny stopień ciśnienia. Rodzaj dzianiny i stopień ucisku dobierany jest indywidualnie w zależności od charakteru i stopnia zaawansowania patologii.
Pragnę zwrócić uwagę: jeśli próbowałeś nosić odzież uciskową, ale nie zauważyłeś żadnej poprawy lub Twój stan się pogorszył, powinieneś skonsultować się z lekarzem. Możesz mieć inną chorobę niż żylaki; produkty mogą być złej jakości lub być niewłaściwie używane. Trzeba dowiedzieć się, dlaczego nie ma dodatniej dynamiki.
Drugi - terapia lekowa. Zakres leków zmniejszających objawy CVI jest duży. Niektóre leki są silniejsze, inne słabsze. Lekarz wybiera leki, biorąc pod uwagę producenta, dawkowanie, schemat i czas trwania.
Trzeci - operacja. Wyróżnia się kilka rodzajów operacji: flebektomia (usunięcie rozszerzonych żył przez nacięcia), miniflebektomia (usunięcie przez nakłucia), obliteracja laserowa (lamerowanie), ablacja prądem o częstotliwości radiowej (zgrzewanie). Każda metoda ma swoje zalety i wady, możliwości i ograniczenia. Flebolog decyduje, która metoda lub kombinacja metod jest dla Ciebie odpowiednia.
























